- Ποιος ο λόγος που μπορεί να πονάνε τα πόδια σας; Όλες οι αιτίες από τις πιο απλές μέχρι τις πιο σοβαρές.
- Μελάνωμα στο νύχι. Σκούρες γραμμές στα νύχια μπορεί να οφείλονται σε αιμάτωμα ή καρκίνο. Τα διαγνωστικά κριτήρια ABCDEF
- Διατροφή και ασκήσεις για πρησμένα και κουρασμένα πόδια
- Πλατυποδία, για μικρούς και μεγάλους, αιτία για προβλήματα στο γόνατο και εκφυλιστική αρθροπάθεια.
Πόνος στη φτέρνα, πελματιαία απονεύρωση, άκανθα πτέρνας. Θεραπευτική αντιμετώπιση και ασκήσεις για το σπίτι.
- Πόνος στο γόνατο από ιγνυακή κύστη ή κύστεις του baker.
Πόνος στη φτέρνα, πελματιαία απονεύρωση, άκανθα πτέρνας. Θεραπευτική αντιμετώπιση και ασκήσεις για το σπίτι.
- Παθήσεις που αποκαλύπτουν τα νύχια σας. Ποια η κατάλληλη διατροφή για την υγεία των νυχιών σας;
- Τι πρέπει να κάνετε για τα πρησμένα πόδια το καλοκαίρι
- Αναγνωρίστε κοινά προβλήματα των ποδιών σας, όπως κάλοι, κότσι, μύκητες και διατηρήστε την υγεία τους.
- Αισθάνεστε έντονη φαγούρα ανάμεσα στα δάχτυλα των ποδιών σας; Είναι πολύ πιθανό να έχετε κολλήσει μύκητες
- Τι προκαλεί την θρομβοφλεβίτιδα και ποια τα συμπτώματα της; Ποιοι οι παράγοντες κινδύνου και τι πρέπει να κάνετε για να την αντιμετωπίσετε;
- Τι να προσέξετε στην φλεβική θρόμβωση. Πώς σχηματίζεται ο θρόμβος;
- Κρυοθεραπεία, μοναδική για τα πρησμένα πόδια.
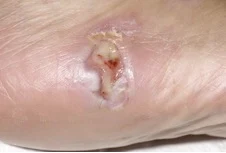
- Δερματικά προβλήματα που μας προειδοποιούν για τη συνολική μας υγεία
Πρώτη δημοσίευση: Ιανουάριος 2012 — MEDLABNEWS.GR | Συγγραφείς: Θάλεια Γούτου, αισθητικός-κοσμητολόγος και Κλεοπάτρα Ζουμπουρλή, μοριακή βιολόγος
Τελευταία ουσιαστική ενημέρωση: 17 Μαΐου 2025






































 Είμαστε Ειδησεογραφικό Μέσο για Ειδήσεις και Ιατρικά Νέα, Διαπιστευμένο στο Υπουργείο Υγείας, ένα από τα μεγαλύτερα portal υγείας της χώρας. Γράφουν και Υπογράφουν Ιατροί, υγειονομικοί, συντάκτες υγείας μέλη σε Ενώσεις Συντακτών. Η εγκυρότητα ελέγχεται από το ΙΕΚΕΤΥ - Ινστιτούτο Ενημέρωσης και Επικοινωνίας της Υγείας
Είμαστε Ειδησεογραφικό Μέσο για Ειδήσεις και Ιατρικά Νέα, Διαπιστευμένο στο Υπουργείο Υγείας, ένα από τα μεγαλύτερα portal υγείας της χώρας. Γράφουν και Υπογράφουν Ιατροί, υγειονομικοί, συντάκτες υγείας μέλη σε Ενώσεις Συντακτών. Η εγκυρότητα ελέγχεται από το ΙΕΚΕΤΥ - Ινστιτούτο Ενημέρωσης και Επικοινωνίας της Υγείας







