Η κολπική μαρμαρυγή είναι η συχνότερη αρρυθμία της καρδιάς και συνδέεται με πολλούς καρδιαγγειακούς αλλά και μη καρδιαγγειακούς παράγοντες κινδύνου. Το άρθρο εξηγεί τι είναι η κολπική μαρμαρυγή, γιατί δεν θεωρείται αυτοτελής πάθηση και ποιοι παράγοντες, όπως η υπέρταση, η παχυσαρκία, το αλκοόλ και η έλλειψη άσκησης, αυξάνουν την πιθανότητα εμφάνισής της.
Υπολογίζεται ότι περίπου 150,000 Έλληνες πάσχουν από κολπική μαρμαρυγή και προσβάλλει πάνω από 1% του γενικού πληθυσμού αλλά η παρουσία της αυξάνεται σε 10% σε άτομα ηλικίας άνω των 80 ετών.
Η συχνότητα της, αυξάνεται καθώς ο πληθυσμός της πατρίδας μας γερνάει. Όμως η συχνή αυτή αρρυθμία διαγιγνώσκεται εύκολα από την κλινική εξέταση και το απλό ηλεκτροκαρδιογράφημα.
Η Κολπική Μαρμαρυγή, ανήκει στις υπερκοιλιακές αρρυθμίες και είναι η πιο συχνή αρρυθμία της καρδιάς παγκοσμίως.Η γήρανση του πληθυσμού στην Ευρώπη και την Βόρεια Αμερική την κάνουν ιδιαίτερα συχνή ιδιαίτερα σε ηλικίες άνω των 60 ετών.
Οι οικονομικές συνέπειες στους προϋπολογισμούς της υγείας καθώς και η πρόοδος τόσο της φαρμακοβιομηχανίας όσο και της επεμβατικής καρδιολογίας (ηλεκτροφυσιολογίας), έχει στρέψει τα φώτα της επιστήμης πάνω της.
Η αναγκαιότητα της πρόληψης στην καθημερινή ιατρική πράξη, καθίσταται απαραίτητη στις μέρες μας, λόγω του αυξανόμενου κινδύνου καρδιαγγειακών νοσημάτων.
Η κολπική μαρμαρυγή ΔΕΝ είναι αυτοτελής πάθηση.
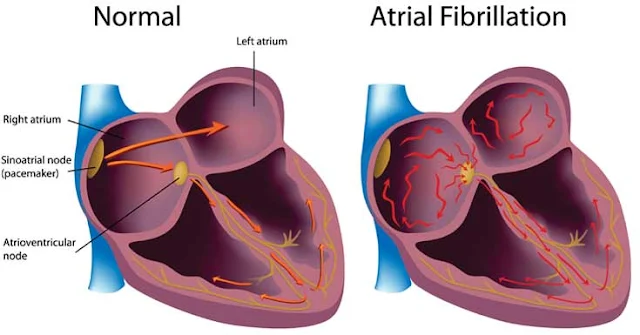
Στην κολπική μαρμαρυγή οι δύο κόλποι της καρδιάς ουσιαστικά δεν συστέλλονται για να προωθήσουν το αίμα προς τις κοιλίες. Η προώθηση του αίματος γίνεται μηχανικά λόγω διαφοράς πιέσεως μεταξύ κόλπων και κοιλιών. Αυτό συμβαίνει γιατί οι κόλποι δεν διεγείρονται σωστά ηλεκτρικά. Διεγείρονται άναρχα, γιατί καταργείται η φυσική ηλεκτρική διέγερση, από διάφορα ηλεκτρικά βραχυκυκλώματα τα οποία αναδύονται και επικρατούν. Οι λόγοι που συμβαίνουν όλα αυτά είναι πάρα πολλοί. Βασικά κάθε καρδιακή ή πνευμονική πάθηση που μπορεί να αυξήσει αισθητά τις πιέσεις μέσα στους κόλπους μπορεί να οδηγήσει σε κολπική μαρμαρυγή. Σε αντιδιαστολή υπάρχει μια άλλη κατηγορία κολπικής μαρμαρυγής όπου οι κόλποι είναι φυσιολογικοί, οι πιέσεις μέσα στους κόλπους παραμένουν φυσιολογικές όμως αναπτύσσονται ηλεκτρικές εστίες μέσα στους κόλπους ή μέσα στις πνευμονικές φλέβες που τελικά δημιουργούν ηλεκτρικά κυκλώματα που καταργούν τον φυσιολογικό ηλεκτρικό ρυθμό της καρδιάς. Στην κατηγορία αυτή ανήκουν και οι περιπτώσεις όπου η κολπική μαρμαρυγή προκαλείται από γονιδιακή διαταραχή δηλαδή από γονίδια που εποπτεύουν την λειτουργία ειδικών πρωτεϊνών μέσα στα μυοκαρδιακά κύτταρα του κόλπου.Η κολπική μαρμαρυγή μπορεί να ταξινομηθεί σε τρεις κατηγορίες:
· Υποτροπιάζουσα - μετά από δύο ή περισσότερα επεισόδια κολπικής μαρμαρυγής.
· Παροξυσμική - κολπική μαρμαρυγή που σταματάει χωρίς παρέμβαση.
· Εμμένουσα - κολπική μαρμαρυγή που διατηρείται για διάστημα μεγαλύτερο των επτά ημερών.
Η αιτιολογία διακρίνεται κυρίως σε καρδιαγγειακής αιτιολογίας βαλβιδοπάθεια, αρτηριακή υπέρταση, ισχαιμική καρδιακή νόσο, οξύ έμφραγμα του μυοκαρδίου κ.α. ή σε μη καρδιακής αιτιολογίας νόσους όπως θυρεοειδοπάθεια, πνευμονοπάθειες, αλκοολισμός, παχυσαρκία, σακχαρώδης διαβήτης κ.α. Τα αλκοολούχα ποτά σε συνδυασμό με το πολύ φαγητό προδιαθέτουν στην εκδήλωση της κολπικής μαρμαρυγής. Οι διαβητικοί παρουσιάζουν αυξημένο κίνδυνο ανάπτυξης κολπικής μαρμαρυγής (ΚΜ).
Παράγοντες κινδύνου:
• Υπέρταση• Καρδιακή ανεπάρκεια
• Βαλβιδοπάθειες
• Μυοκαρδιοπάθειες και πρωτοπαθή ηλεκτρικά νοσήματα της καρδιάς
• Στρες
• Κατάχρηση αλκοόλ
• Έλλειψη άσκησης
• Υπνική άπνοια
• Διαταραχές του θυρεοειδούς
• Παχυσαρκία
• Σακχαρώδης διαβήτης
• Μεταβολικό σύνδρομο
Μη τροποποιήσιμοι παράγοντες κινδύνου:
• Οικογενειακό ιστορικό
• Προχωρημένη ηλικία
• Συγγενείς καρδιακές διαταραχές
• Φύλο - οι άνδρες έχουν μεγαλύτερη συχνότητα εμφάνισης ΚΜ
Η Κολπική Μαρμαρυγή δεν είναι και τόσο αθώα όσο θα ήθελαν να πιστεύουν οι καρδιολόγοι την δεκαετία του 80 και ίσως και του 90. Έχει βρεθεί ότι διπλασιάζει τον κίνδυνο θανάτου ανεξαρτήτου λόγου,διπλασιάζει τον καρδιαγγειακό κίνδυνο, πενταπλασιάζει την πιθανότητα νοσηλείας ενώ επταπλασιάζει τον κίνδυνο αγγειακού εγκεφαλικού επεισοδίου (75000 ΑΕΕ στην Αμερική τον χρόνο). Τέλος δεν πρέπει να ξεχνάμε και τις επιπλοκές που προκαλούνται από την φαρμακευτική αγωγή ή τις επεμβατικές θεραπευτικές τεχνικές.
Επίσης βρέθηκε ότι οι άνθρωποι με κολπική μαρμαρυγή είναι πιο πιθανό να εμφανίσουν νοητικά προβλήματα ή άνοια σε πιο μικρή ηλικία από ό,τι όσοι δεν έχουν ιστορικό καρδιακής αρρυθμίας. Οι επιστήμονες δεν είναι βέβαιοι για ποιο λόγο η κολπική μαρμαρυγή συνδέεται με την άνοια. Μια πιθανή αιτία είναι ότι η άρρυθμη λειτουργία της καρδιάς μπορεί να οδηγήσει σε χρόνια προβλήματα στην κυκλοφορία του αίματος, με συνέπεια να μην οξυγονώνεται σωστά ο εγκέφαλος. Μια άλλη πιθανή εξήγηση είναι τα λεγόμενα μικρά και «σιωπηλά» εγκεφαλικά επεισόδια, στα οποία είναι πιο ευάλωτοι οι άνθρωποι με καρδιακές αρρυθμίες.
Συμπτώματα
Η κλινική εικόνα διαφέρει από ασθενή σε ασθενή. Η κολπική μαρμαρυγή είναι συχνά ασυμπτωματική στους νέους ασθενείς, όταν όμως παρουσιάσει συμπτώματα, αυτά συνίστανται σε:• δύσπνοια
• ίλιγγος
• αίσθημα παλμών
• κούραση
• συμπτώματα οξείας καρδιακής ανεπάρκειας
Διάγνωση
Η διάγνωση της νόσου είναι πάντα ηλεκτροκαρδιογραφική (υπάρχουν ηλεκτροκαρδιογραφικά κριτήρια). Πρέπει να διαφοδιαγνωστεί από άλλες κολπικές αρρυθμίες (κολπικό πτερυγισμό, πολυεστιακή κολπική ταχυκαρδία).Θεραπεία
Είναι λάθος να μη επιχειρείται άμεση αποκατάσταση της κολπικής μαρμαρυγής με κάθε τρόπο γιατί πέραν του κινδύνου των εμβολών από θρόμβους που δημιουργούνται μέσα στους κόλπους υπάρχει και ο κίνδυνος να μονιμοποιηθεί η κολπική μαρμαρυγή γιατί η ίδια η μαρμαρυγή προκαλεί βλάβες στο τοίχωμα του κόλπου με αποτέλεσμα να μετατραπεί σε χρόνια.
Η θεραπεία περιλαμβάνει σε πρώτη φάση φαρμακευτική αντιμετώπιση σε συνάρτηση με τυχόν άλλα καρδιακά προβλήματα ή νόσους του ασθενή, ενώ σε δεύτερη φάση σε μη ανταπόκριση κυρίως στην θεραπεία σε επεμβατικές νέες τεχνικές με όλο και πιο καλά αποτελέσματα.
Η κατάλυση είναι μία ελάχιστα επεμβατική μέθοδος που χρησιμοποιείται όταν τα φάρμακα αποτυγχάνουν ή ακόμα και ως πρώτη θεραπευτική επιλογή ειδικά σε νέους ασθενείς. Στόχος είναι η οριστική εξαφάνιση ή τουλάχιστον η σημαντική μείωση των επεισοδίων και των συμπτωμάτων.
Κατά την κατάλυση χορηγείται ενέργεια (θερμική βλάβη ή κρυοπηξία) και εξουδετερώνονται οι εστίες στην καρδιά (πνευμονικές φλέβες) που προκαλούν την κολπική μαρμαρυγή. Οι νέες τεχνολογίες κρυοπηξίας των πνευμονικών φλεβών παρουσιάζουν πολύ υψηλή αποτελεσματικότητα (70-80%), μεγαλύτερη ασφάλεια και έχουν μειώσει κατά πολύ τον χρόνο της επέμβασης. Η κατάλυση ΚΜ, που έχει αρχίσει να εφαρμόζεται μόλις τα τελευταία 15 χρόνια, είναι πιο αποτελεσματική στη μακροχρόνια διατήρηση του φλεβοκομβικού ρυθμού σε σχέση με τα αντιαρρυθμικά φάρμακα. Σε κάθε περίπτωση πρέπει να λαμβάνεται υπόψη ο τρόπος εμφάνισης της αρρυθμίας, η χρονιότητα της αρρυθμίας, η παρουσία και η σοβαρότητα των καρδιαγγειακών νοσημάτων και το μέγεθος του αριστερού κόλπου. Η κατάλυση ΚΜ συνιστάται σε συμπτωματικούς ασθενείς με παροξυσμική ΚΜ μετά την αποτυχία της αντιαρρυθμικής αγωγής.
Ο ακρογωνιαίος λίθος της θεραπείας παραμένουν για πολλά χρόνια τα αντιαρρυθμικά (διαφόρων κλάσεων) καθώς και η αντιπηκτική αγωγή. Tα λεγόμενα κουμαρινικά αντιπηκτικά, με κύριους εκπροσώπους τη βαρφαρίνη (Panwarfin) και τηνασενοκουμαρόλη (το γνωστό μας Sintrom), αποδείχθηκαν για πάρα πολλά χρόνια ιδιαίτερα αποτελεσματικά για την πρόληψη των ΑΕΕ σε ασθενείς με κολπική μαρμαρυγή, με εύκολη χορήγηση μια φορά την ημέρα, εξατομικευμένη για κάθε άρρωστο δόση και χαμηλό κόστος, ενώ για την περίπτωση αιμορραγίας από τραυματισμό ή υπερδοσολογία υπάρχει αποτελεσματικό αντίδοτο. Το μειονέκτημα αυτών των αντιπηκτικών είναι η ανάγκη των συχνών, κυρίως στην αρχή της θεραπείας, αιματολογικών εξετάσεων (χρόνος προθρομβίνης ή INR) για την εξατομίκευση της δόσης, ώστε να υπάρχει το μεγαλύτερο θεραπευτικό όφελος με τον μικρότερο κίνδυνο αιμορραγίας.
Μια νέα γενιά θεραπειών (αναστολείς Χa), αναστέλλοντας τον παράγοντα Xa, έναν βασικό παράγοντα πήξης, εμποδίζουν την παραγωγή θρομβίνης και τον σχηματισμό θρόμβων στο αίμα. Έτσι, μειώνουν τα εγκεφαλικά και τα εμβολικά επεισόδια, χωρίς να υπολείπονται αποτελεσματικότητας στην πρόληψη των εγκεφαλικών επεισοδίων, σε σχέση με τα παλαιότερα αντιπηκτικά.
Η δαμπιγκατράνη (Pradaxa), η ριβαροξαμπάνη (Xarelto) και η απιξαμπάνη (Eliquis) είναι τα τρία νέα αντιπηκτικά που έχουν πάρει έγκριση για κυκλοφορία στην Ευρώπη και τις ΗΠΑ μετά τη δημοσίευση των αποτελεσμάτων των πολυκεντρικών μελετών RE-LY, ROCKET-AF και ARISTOTLΕ αντίστοιχα, ενώ ακολουθούν και άλλα.
Η αγωγή με τα νέα αντιπηκτικά, σε αντίθεση με την αγωγή με τα κουμαρινικά αντιπηκτικά, δεν απαιτεί επαναλαμβανόμενες εργαστηριακές εξετάσεις και αλλαγές της δόσης, δεν επηρεάζεται από την τροφή και έχει μικρή πιθανότητα αλληλεπίδρασης με άλλα φάρμακα.
Διατροφή
Το τυπικό διαιτολόγιο του ασθενούς με κολπική μαρμαρυγή έχει σκοπό να αποκλειστούν τρόφιμα τα οποία εμφανίζουν πηκτική δράση. Τρόφιμα τα οποία πρέπει να αποκλειστούν, είναι τα τρόφιμα τα οποία περιέχουν την λιποδιαλυτή βιταμίνη Κ-κινόνη. Τα πράσινα φυλλώδη λαχανικά, όπως είναι τα λάχανα, το σπανάκι, το παντζάρι, το μπρόκολο, το κουνουπίδι. Όταν τα εν λόγω λαχανικά είναι μαγειρεμένα, η ποσότητα βιταμίνης Κ που προσφέρουν είναι κατά πολύ μεγαλύτερη. Επίσης, σε μεγάλη ποσότητα βρίσκεται στο σογιέλαιο και στο συκώτι.Όμως, τρόφιμα τα οποία περιέχουν σε μικρό ποσοστό την βιταμίνη Κ θα πρέπει να καταναλώνονται σε φυσιολογικές ποσότητες
Πρόληψη εκδήλωσης της κολπικής μαρμαρυγής:
1. Ακολουθείτε μια υγιεινή διατροφή για την καρδιά2. Αυξήστε την καθημερινή σας σωματική δραστηριότητα
3. Αποφύγετε ή περιορίστε το κάπνισμα
4. Διατηρείστε ένα υγιές σωματικό βάρος
5. Περιορίστε ή αποφύγετε εντελώς την κατανάλωση καφεΐνης και αλκοόλ
6. Μειώστε το στρες και τις εξάρσεις θυμού, καθώς μπορεί να προκαλέσουν προβλήματα στον καρδιακό σας ρυθμό
- Κολπική μαρμαρυγή: Σημαντικά υψηλότερο κίνδυνο διατρέχουν όσοι άνθρωποι υποφέρουν από κατάθλιψη
- Καρδιακή αρρυθμία. Τι είναι; Πόσο επικίνδυνη είναι; Πώς αντιμετωπίζεται; Πώς προλαμβάνεται;
- ΠΑΙΡΝΕΤΕ ΑΝΤΙΠΗΚΤΙΚΑ; XΡΗΣΙΜΕΣ ΟΔΗΓΙΕΣ. ΤΡΟΦΕΣ ΚΑΙ ΦΑΡΜΑΚΑ ΠΟΥ ΕΠΗΡΕΑΖΟΥΝ ΤΗΝ ΔΡΑΣΗ ΤΟΥΣ.
- Οι νεότερες εξελίξεις στη καδιαγγειακή ιατρική στο Διεθνές Συνέδριο Heart Vessels & Stroke
- Ποιοι πρέπει να παίρνουν αντιπηκτική αγωγή; Ποια είναι τα αντιπηκτικά φάρμακα και τι πρέπει να προσέχουμε;
Πρώτη δημοσίευση: Ιούνιος 2013 — MEDLABNEWS.GR | Συγγραφέας: Αλέξανδρος Γιατζίδης
Τελευταία ουσιαστική ενημέρωση: 11 Απριλίου 2026























 Είμαστε Ειδησεογραφικό Μέσο για Ειδήσεις και Ιατρικά Νέα, Διαπιστευμένο στο Υπουργείο Υγείας, ένα από τα μεγαλύτερα portal υγείας της χώρας. Γράφουν και Υπογράφουν Ιατροί, υγειονομικοί, συντάκτες υγείας μέλη σε Ενώσεις Συντακτών. Η εγκυρότητα ελέγχεται από το ΙΕΚΕΤΥ - Ινστιτούτο Ενημέρωσης και Επικοινωνίας της Υγείας
Είμαστε Ειδησεογραφικό Μέσο για Ειδήσεις και Ιατρικά Νέα, Διαπιστευμένο στο Υπουργείο Υγείας, ένα από τα μεγαλύτερα portal υγείας της χώρας. Γράφουν και Υπογράφουν Ιατροί, υγειονομικοί, συντάκτες υγείας μέλη σε Ενώσεις Συντακτών. Η εγκυρότητα ελέγχεται από το ΙΕΚΕΤΥ - Ινστιτούτο Ενημέρωσης και Επικοινωνίας της Υγείας







