Σάρκωμα μαλακών μορίων. Καρκίνος, κακοήθης όγκος μαλακών ιστών, μυών, λίπους, νεύρων, αγγείων του οργανισμού
Παγκόσμια Ημέρα κατά του Καρκίνου. 67000 νέα κρούσματα τον χρόνο στην Ελλάδα και 32000 θάνατοι από καρκίνο
medlabnews.gr iatrikanea
Η Παγκόσμια Ημέρα κατά του Καρκίνου -4 Φεβρουαρίου- είναι μία διεθνής πρωτοβουλία που καθιερώθηκε από τη Διεθνή Ένωση για τον Έλεγχο του Καρκίνου (Union for International Cancer Control - UICC) με στόχο την ευαισθητοποίηση των πολιτών παγκοσμίως και την ενημέρωσή τους για την πρόληψη, την έγκαιρη διάγνωση και τη θεραπεία του καρκίνου, την ανταλλαγή γνώσεων και προβληματισμών μεταξύ των φορέων που ασχολούνται με τον καρκίνο και τη συστράτευσή τους σε έναν κοινό αγώνα με πρωταρχικό σκοπό την άσκηση πίεσης προς τις εθνικές κυβερνήσεις για τη χάραξη στρατηγικής και τη λήψη δραστικών μέτρων για την πρόληψη και την έγκαιρη διάγνωση αλλά και την ισότιμη πρόσβαση των πολιτών σε προληπτικούς ελέγχους και θεραπείες. Το 2020 στην Ευρώπη καταγράφηκαν 4.400.000 νέα κρούσματα καρκίνου και 1.955.000 θάνατοι. Ο καρκίνος έχει αυξητικές τάσεις σε όλες τις χώρες του κόσμου και υπολογίζεται ότι μέχρι το 2035 θα αποτελεί την πρώτη αιτία θανάτου εκτοπίζοντας τα καρδιαγγειακά νοσήματα με μία αύξηση των θανάτων από καρκίνο κατά 24% και πλέον. Το 2012 καταγράφηκαν παγκοσμίως 14,1 εκατομμύρια νέα κρούσματα, το 2018 18 εκατομμύρια ενώ εκτιμάται ότι το 2025 θα φθάσουν στα 19,3 εκατομμύρια. Υπολογίζεται ακόμη ότι οι θάνατοι από καρκίνο παγκοσμίως πλησιάζουν τα 10 εκατομμύρια ετησίως.
Στη χώρα μας σχεδόν το ένα τέταρτο των θανάτων οφείλεται στον καρκίνο. Κάθε χρόνο διαγιγνώσκονται περίπου 67.000 νέα κρούσματα καρκίνου και καταγράφονται 32.000 θάνατοι από τη νόσο. Ακόμα και σήμερα, ο καρκίνος αποτελεί για την Ελλάδα τη δεύτερη αιτία θανάτου μετά τα καρδιαγγειακά νοσήματα. Αποτελεί, όμως, την πρώτη αιτία θανάτου για την ηλικιακή ομάδα από 65 μέχρι 74 ετών. Έχει υπολογιστεί ότι το 45-50% των καρκίνων μπορεί να προληφθεί με μέτρα υγιεινής διατροφής και διαβίωσης, όπως η αποφυγή/διακοπή του καπνίσματος, του αλκοόλ και της ζάχαρης, η υιοθέτηση μεσογειακού τύπου διατροφής σε συνδυασμό με τη σωματική άσκηση και αντιμετώπιση της παχυσαρκίας καθώς και ο εμβολιασμός έναντι ιών (ηπατίτιδας B, των ανθρωπίνων θηλωμάτων HPV, κλπ.). Ήδη η Ευρωπαϊκή Επιτροπή διαθέτει 4 δισεκατομμύρια ευρώ για δράσεις για την πρόληψη, αντιμετώπιση και διαχείριση του καρκίνου.
Εξάλλου, ο συνολικός οικονομικός αντίκτυπος του καρκίνου στην Ευρώπη εκτιμάται ότι ξεπερνά τα 100 δισεκατομμύρια ευρώ κάθε χρόνο. Έτσι καθίσταται επιτακτική ανάγκη η ανάληψη πολλαπλών δράσεων για την ολιστική αντιμετώπιση του καρκίνου από την πρόληψη και την έγκαιρη διάγνωση μέχρι τη βέλτιστη θεραπευτική αντιμετώπιση αλλά και τη φροντίδα της ποιότητας ζωής των ασθενών και των επιβιωσάντων από καρκίνο.
Στατιστικά νέων κρουσμάτων καρκίνου
Η πρώτη αιτία θανάτου από καρκίνο παγκοσμίως είναι ο καρκίνος του πνεύμονα και αποτελεί το 14% του συνόλου των διαγνώσεων καρκίνου. Στη χώρα μας το 2020 καταγράφηκαν 8.960 νέα κρούσματα καρκίνου του πνεύμονα και σημειώθηκαν 7.662 θάνατοι. Ο συχνότερος καρκίνος στη γυναίκα είναι ο καρκίνος του μαστού με 250.000 νέες διαγνώσεις καρκίνου και 90.000 θανάτους ετησίως στην Ευρωπαϊκή Ένωση. Υπολογίζεται ότι περισσότερο από 1 γυναίκα στις 9, θα αναπτύξει καρκίνο του μαστού κατά τη διάρκεια της ζωής της. Στη χώρα μας τα νέα περιστατικά καρκίνου του μαστού είναι 7.770 ετησίως και οι θάνατοι 2.330. Μετά τον καρκίνο του πνεύμονα, ο συχνότερος καρκίνος στον άνδρα είναι ο καρκίνος του προστάτη που αποτελεί και τη δεύτερη αιτία θανάτου από καρκίνο, μετά τον καρκίνο του πνεύμονα. Στην Ελλάδα διαγνώστηκαν το 2020 (έκθεση Globocan) 6.217 νέα κρούσματα και 1.835 θάνατοι. Ο καρκίνος του παχέος εντέρου αποτελεί την 3η αιτία θανάτου από καρκίνο και για τα δύο φύλα, μετά τον καρκίνο του πνεύμονα και του προστάτη για τους άνδρες, και τον καρκίνο του πνεύμονα και του μαστού για τις γυναίκες. Στην Ελλάδα το 2020 διαγνώστηκαν 6.529 νέα κρούσματα καρκίνου παχέος εντέρου και 3.431 θάνατοι (Globocan). Τα τελευταία χρόνια παρατηρείται μία σημαντική αύξηση της επίπτωσης του καρκίνου της ουροδόχου κύστεως στην Ελλάδα με 5.645 νέα κρούσματα ετησίως και 1.543 θανάτους το 2020 (Globocan). Αυξητικές τάσεις καταγράφονται εξάλλου στον καρκίνο του παγκρέατος, των χοληφόρων, της μήτρας και των ωοθηκών, του νεφρού και το μελάνωμα. Εξάλλου, την τελευταία 4ετία, σημειώθηκε μία μεγάλη καθυστέρηση στη διάγνωση νέων κρουσμάτων καρκίνου παγκοσμίως αλλά και στη χώρα μας λόγω της παραμέλησης από τον γενικό πληθυσμό του τακτικού προσυμπτωματικού ελέγχου, ως συνέπεια της πανδημίας.
Σε μια πρόσφατη ερευνητική καταγραφή της Ελληνικής Ομοσπονδίας Καρκίνου για την All.Can, ανεδείχθη ότι στη χώρα μας μόνο το 11% των διαγνώσεων καρκίνου έγιναν κατά τη διαδικασία προληπτικού ελέγχου (check up), ποσοστό απαράδεκτα χαμηλό για ευρωπαϊκή χώρα. Αντίθετα, το 50% των καρκίνων διαγνώστηκαν κατά τον έλεγχο για άλλο πρόβλημα υγείας του πάσχοντος και παρατηρήθηκε μια καθυστέρηση στη διάγνωση πάνω από 2 μήνες από την πρώτη επίσκεψη του ατόμου στον γιατρό.
Υπολογίζεται ότι μόνο το 25-30% των Ελληνίδων που θα έπρεπε να κάνουν Τεστ Παπανικολάου υποβάλλονται σε έλεγχο και μάλιστα μόλις μία φορά κάθε 2-3 έτη, ενώ εξάλλου μόλις το 40% των γυναικών που πρέπει να υποβάλλονται σε μαστογραφία, ελέγχεται μαστογραφικά, σύμφωνα με στοιχεία της All.Can.
Δυστυχώς, παρά τη διαρκή ενημέρωση και τις προσπάθειες που γίνονται σε όλη την Ευρώπη για την καθιέρωση πληθυσμιακού προσυμπτωματικού ελέγχου για τις συχνότερες μορφές καρκίνου (μαστού, πνεύμονα, παχέος εντέρου, προστάτη, τραχήλου μήτρας, κλπ.) που οδηγούν σε μείωση μέχρι και 70% της θνησιμότητας (από καρκίνο του τραχήλου της μήτρας) και μέχρι 35% (από καρκίνο του μαστού), η συμμόρφωση του γενικού πληθυσμού παραμένει χαμηλή και οι γεωγραφικές ανισότητες μεγάλες τόσο σε ευρωπαϊκό όσο και σε εθνικό επίπεδο.
Στη χώρα μας με τη βοήθεια πόρων από το Ταμείο Ανάκαμψης βρίσκεται σε εξέλιξη πρόγραμμα δωρεάν προσυμπτωματικού πληθυσμιακού ελέγχου για τον καρκίνο του μαστού με μαστογραφίες σε γυναίκες ηλικίας από 50 έως 69 ετών με ικανοποιητική ανταπόκριση. Κατά τους πρώτους μήνες της εφαρμογής του προγράμματος εστάλησαν 1.300.000 μηνύματα και πραγματοποιήθηκαν περίπου 80.000 μαστογραφίες ενώ παρατηρήθηκαν περίπου 5.000 ευρήματα που χρήζουν περαιτέρω διερεύνησης. Εξάλλου, υπάρχει εν εξελίξει ευρύτατη καμπάνια ενημέρωσης για την αναγκαιότητα του εμβολιασμού για τον ιό του HVP σε αγόρια και κορίτσια έως 18 ετών και έχει προγραμματισθεί ο προσυμπτωματικός έλεγχος για τον καρκίνο του τραχήλου της μήτρας και τον καρκίνο του παχέος εντέρου.
Δυστυχώς μέχρι σήμερα, η έλλειψη Εθνικού Μητρώου Νεοπλασιών δεν επέτρεψε την ακριβή καταγραφή στη χώρα μας των νέων κρουσμάτων καρκίνου, τους θανάτους αλλά και την επιβίωση των ασθενών και γενικότερα τα αποτελέσματα της θεραπευτικής αντιμετώπισης του καρκίνου, με αποτέλεσμα την αδυναμία χάραξης μίας εθνικής στρατηγικής-σχεδίου για την ολιστική αντιμετώπιση του καρκίνου και την ορθολογική κατανομή των διατιθέμενων πόρων γι’ αυτήν. Με μεγάλη ανακούφιση έχουμε πληροφορηθεί την εκ νέου δημιουργία Εθνικού Μητρώου Νεοπλασιών στη χώρα μας στο άμεσο μέλλον και ελπίζουμε ότι αυτό θα σημάνει και τη δημιουργία Εθνικού Σχεδίου Δράσης για τον καρκίνο.
Καρκίνος, νόσος των μεγαλύτερων ηλικιακά ατόμων
Ο καρκίνος είναι αποδεδειγμένα νόσος της τρίτης ηλικίας και κατά συνέπεια η επίπτωσή του θα αυξηθεί λόγω της δημογραφικής γήρανσης του πληθυσμού. Αποτελεί την πρώτη αιτία θανάτου στο ηλικιακό φάσμα μεταξύ 65 και 74 ετών και τη δεύτερη αιτία θανάτου μετά τα 75 χρόνια. Το 52% όλων των καρκίνων στις γυναίκες και το 59% στους άνδρες αφορούν σε ηλικίες άνω των 65 ετών, ενώ το 80% των καρκίνων διαγιγνώσκεται σε άτομα άνω των 55 ετών! Το 2018 περισσότερο από το 50% των ατόμων που είχαν καρκίνο ήταν 65 ετών και άνω (στοιχεία GLOBOCAN 2020). Το δυσοίωνο είναι ότι στην Ευρώπη, την πλέον γηράσκουσα ήπειρο, τα κρούσματα καρκίνου αναμένεται να αυξηθούν κατά 24% έως το 2035, καθιστώντας τον την κύρια αιτία θανάτου στην Ε.Ε.! Σήμερα ο καρκίνος αποτελεί και στη χώρα μας κύρια αιτία θανάτου με ποσοστό 27% γενικά και 38% στις ηλικίες άνω των 65 ετών, αφήνοντας πίσω τα καρδιαγγειακά νοσήματα.
Σύμφωνα με μία πρόσφατη αμερικανική μελέτη, το 74% ανέφερε ότι η έγκαιρη διάγνωση είναι εφικτή και αποτελεσματική, αλλά το 21% τη μπέρδεψε με την πρόληψη. Η μαστογραφία είναι γνωστή ως εργαλείο έγκαιρης ανίχνευσης (84%), ενώ μόνο το 44% του δείγματος γνώριζε το PSA (Προστατικό Ειδικό Αντιγόνο) ως δείκτη καρκίνου του προστάτη. Το 29% των ηλικιωμένων επιβεβαίωσε ότι η θεραπεία για τον καρκίνο είναι χειρότερη από την ίδια την ασθένεια και το 34% προτίμησε να μην λάβει καμία θεραπεία σε περίπτωση εμφάνισης καρκίνου. Το 2019 ο συνολικός αριθμός των περιπτώσεων καρκίνου στον κόσμο άνω των 75 ετών ήταν 6.746.260. Η συχνότητα εμφάνισης των ανδρών ήταν 3302,68, ενώ η επίπτωση των γυναικών ήταν 1821,66 ανά 100.000 άτομα, με αναλογία ανδρών: γυναικών 1,81. Ο καρκίνος προκάλεσε 3.487.482 θανάτους, με θνησιμότητα με σχέση ανδρών προς γυναίκες, 1,72. Η ανδρική κυριαρχία είναι μια ιδιαιτερότητα της επιβάρυνσης του καρκίνου σε ηλικίες 75 ετών και άνω. Από το 1990 έως το 2019, η επίπτωση του καρκίνου παρουσίασε ανοδική τάση, ενώ η θνησιμότητα που σχετίζεται με τον καρκίνο παρουσίασε πτωτική τάση. Μεταξύ των 29 τύπων καρκίνου, ο καρκίνος του δέρματος ήταν ο πιο συχνός στους άνδρες, με ποσοστό 33,51%, ακολουθούμενος από τον καρκίνο του προστάτη, τον καρκίνο του πνεύμονα και τον καρκίνο του παχέος εντέρου και του ορθού, με 13,21%, 11,45% και 9,31% αντίστοιχα. Ο καρκίνος του δέρματος ήταν επίσης ο πιο συχνός στις γυναίκες με 33,71%, ακολουθούμενος από τον καρκίνο του παχέος εντέρου και του ορθού με 11,74%, ο καρκίνος του μαστού αντιπροσώπευε το 10,62% και ο καρκίνος του πνεύμονα το 8,46%.
Η καλύτερη επιβίωση των ηλικιωμένων καρκινοπαθών ασθενών οφείλεται στην πιο έγκαιρη διάγνωση και την αποτελεσματικότερη θεραπευτική αντιμετώπιση του καρκίνου, αλλά κυρίως στη διακοπή του καπνίσματος σε μεγάλες ομάδες ατόμων του δυτικού κόσμου. Επιβάλλεται, όμως, η συνέχιση του προσυμπτωματικού ελέγχου για τις συχνότερες μορφές καρκίνου (μαστός, παχύ έντερο, προστάτης, πνεύμονας, γυναικολογικός) για τα άτομα ηλικίας τουλάχιστον μέχρι 75 ετών, εφόσον αυτά είναι σε καλή γενική κατάσταση και επιδέχονται θεραπευτικής αντιμετώπισης σε περίπτωση διάγνωσης κακοήθειας.
Καρκίνος σε νεότερες ηλικίες
Τα τελευταία χρόνια, όμως, παρατηρείται μία συνεχής σταθερή αύξηση των κρουσμάτων καρκίνου σε νεότερες ηλικίες. Μελέτη ερευνητών του Πανεπιστημίου του Εδιμβούργου που εξέτασε την επίπτωση του καρκίνου στις ηλικίες μεταξύ 14 ως 49 ετών σε περίπου 200 χώρες διεπίστωσε ότι τα κρούσματα καρκίνου σε νέους αυξήθηκε από 1,82 εκατομμύρια το 1990 σε 3,26 εκατομμύρια το 2019. Σημειώνεται ότι η αύξηση αυτή ήταν μεγαλύτερη στις ΗΠΑ και Καναδά, τη Δυτική Ευρώπη και την Αυστραλία. Σύμφωνα με μελέτη του 2023 της Αμερικανικής Εταιρείας Καρκίνου ο αριθμός των ατόμων κάτω των 50 ετών που διαγιγνώσκονται με καρκίνο παγκοσμίως έχει αυξηθεί κατά 79% μέσα στις τελευταίες 3 δεκαετίες.
Τονίζεται ότι η μεγαλύτερη επίπτωση καρκίνου σε νέα άτομα εντοπίζεται στον καρκίνο μαστού, πνεύμονες και του πεπτικού συστήματος, δηλαδή καρκίνο παχέος εντέρου, παγκρέατος, στομάχου και χοληφόρων, αλλά και του ουροποιητικού καθώς και της μήτρας και των ωοθηκών.
Στις ΗΠΑ μεταξύ 2010-2019 διαγνώσθηκαν 562.145 ασθενείς με πρώιμη έναρξη καρκίνου (μέχρι 49 ετών) και οι περισσότεροι ήταν γυναίκες. Τα αίτια αυτής της αύξησης δεν είναι ακόμα σαφή αλλά πάντως, παράγοντες όπως η παχυσαρκία, η έλλειψη σωματικής άσκησης, ο σακχαρώδης διαβήτης, το κάπνισμα, το αλκοόλ και η κατανάλωση επεξεργασμένων τροφίμων και κόκκινου κρέατος ενοχοποιούνται. Ακριβώς αυτή η αύξηση της επίπτωσης καρκίνου, ιδιαίτερα του παχέος εντέρου οδήγησε το 2021 τον Παγκόσμιο Οργανισμό Υγείας αλλά και την Ειδική Ομάδα Προληπτικών Υπηρεσιών των ΗΠΑ να μειώσουν τη συνιστώμενη ηλικία για έναρξη του προληπτικού ελέγχου με κολονοσκόπηση του πληθυσμού από τα 50 στα 45 έτη. Πιθανολογείται ότι τα επόμενα χρόνια και για άλλους καρκίνους, όπως π.χ. ο καρκίνος του μαστού, θα προσαρμοστούν ανάλογα οι κατευθυντήριες συστάσεις για έναρξη του προσυμπτωματικού ελέγχου από νεότερες ηλικίες.
Επιβιώσαντες από καρκίνο
Το 2022, το 69% των επιζώντων έχουν ζήσει περισσότερα από 5 χρόνια από τη διάγνωσή τους. Το 47% των επιζώντων έχουν ζήσει περισσότερα από 10 χρόνια από τη διάγνωσή τους. και το 18% των επιζώντων έχουν ζήσει περισσότερα από 20 χρόνια από τη διάγνωσή τους.
Τα ποσοστά επιβίωσης ποικίλλουν ανάλογα με τον τύπο καρκίνου καθώς αυτά επηρεάζονται από τον τρόπο ανίχνευσης, το στάδιο της διάγνωσης και την αποτελεσματικότητα της θεραπείας. Για παράδειγμα, τα τελευταία δεδομένα του Ηνωμένου Βασιλείου δείχνουν ότι το 5ετές τυποποιημένο ποσοστό επιβίωσης για τον καρκίνο του μαστού -δηλαδή το ποσοστό των γυναικών που ζουν 5 χρόνια μετά τη διάγνωση- είναι πάνω από 80%. Ωστόσο, ορισμένοι καρκίνοι, όπως ο καρκίνος του πνεύμονα και του παγκρέατος, έχουν ποσοστό 5ετούς επιβίωσης μικρότερο από 20%.
Μια μερική εξήγηση για τα υψηλότερα ποσοστά επιβίωσης για ορισμένους τύπους καρκίνου είναι το μεγαλύτερο ποσοστό ασθενών που έχουν διαγνωστεί σε πρώιμο στάδιο. Αυτό μπορεί να οφείλεται στη διαθεσιμότητα και την αποδοχή προγραμμάτων προσυμπτωματικού ελέγχου, που οδηγούν σε έγκαιρη ανίχνευση και διάγνωση.
Η επιβίωση μπορεί επίσης να εξαρτάται από την υγεία του ατόμου, την παρουσία συννοσηροτήτων, ιδιαίτερα στους ηλικιωμένους ασθενείς, και άλλους παράγοντες που σχετίζονται με τον όγκο. Παρά την πρόοδο στην έρευνα και την τεχνολογία, ορισμένοι τύποι καρκίνου παραμένουν δύσκολο να διαγνωστούν έγκαιρα αλλά και να αντιμετωπιστούν ριζικά σε σύγκριση με άλλους τύπους καρκίνου.
Ο καρκίνος στην Ελλάδα
Η διεπιστημονική συνεργασία των Χειρουργών Ογκολόγων με τις συναφείς ειδικότητες των Παθολόγων Ογκολόγων και των Ακτινοθεραπευτών είναι απαραίτητη για τον σχεδιασμό της βέλτιστης θεραπείας των καρκινοπαθών ασθενών. Ο ρόλος του Ογκολογικού Συμβουλίου των Νοσοκομείων, νομοθετικά καθιερωμένος στη χώρα μας, από δεκαετίας και πλέον, πρέπει να είναι καθοριστικός και επιβεβλημένος για τη σωστή επιλογή των προς εγχείρηση ασθενών, την επιλογή του κατάλληλου χρόνου της επέμβασης αλλά και την εν γένει θεραπευτική προσέγγιση (προεγχειρητική ή μετεγχειρητική ακτινοθεραπεία ή/και χημειοθεραπεία και ανοσοθεραπεία) και το είδος της χειρουργικής επέμβασης με στόχο την ίαση ή την καλύτερη επιβίωση των ασθενών με αποφυγή κατά το δυνατόν ακρωτηριαστικών επεμβάσεων και κατά συνέπεια την εξασφάλιση ικανοποιητικής ποιότητας ζωής.
Αυτό καθίσταται ακόμα πιο σημαντικό στις μέρες μας που αντιμετωπίζονται αφενός ασθενείς νεότερων ηλικιών και αφετέρου ηλικιωμένοι με πολλαπλά προβλήματα υγείας. Όπως τονίζει ο Πρόεδρος της Ελληνικής Εταιρείας Χειρουργικής Ογκολογίας, Καθηγητής Χειρουργικής Ιωάννης Γ. Καραϊτιανός, δεν έχει αναγνωρισθεί ακόμα η Χειρουργική Ογκολογία ως ιατρική εξειδίκευση, όπως είναι η Παθολογική Ογκολογία και η Ακτινοθεραπεία, παρά την από 10ετίας και πλέον θετική γνωμοδότηση του Κεντρικού Συμβουλίου Υγείας (ΚεΣΥ), σε αντίθεση με ό,τι συμβαίνει στις περισσότερες ευρωπαϊκές χώρες. Πιστεύουμε ακράδαντα ότι η πολιτεία σύντομα θα συντρέξει στη νομοθετική ρύθμιση του κενού αυτού, που άλλωστε δεν απαιτεί δαπάνες αλλά αντίθετα θα συμβάλει και στην επιμόρφωση και εξοικείωση των νεοτέρων χειρουργών στη σύγχρονη αντιμετώπιση των όγκων, προς όφελος των καρκινοπαθών ασθενών.
Επισημαίνουμε, ακόμη, ότι απαιτείται η οργάνωση εξειδικευμένων κέντρων αντιμετώπισης του καρκίνου κατά όργανο-στόχο (μαστός, παχύ έντερο-ορθό, οισοφάγος-στόμαχος, ήπαρ, πάγκρεας-χοληφόρα, γυναικολογικός καρκίνος, καρκίνος κεφαλής και τραχήλου, μελάνωμα, κλπ.), χωροταξικά κατανεμημένων στην επικράτεια, ανάλογα με τα επιδημιολογικά δεδομένα και τις απαιτήσεις αλλά και τις οικονομικές δυνατότητες της χώρας. Είναι βέβαιο ότι η δημιουργία τέτοιων εξειδικευμένων κέντρων θα βοηθήσει την καλύτερη και αποδοτικότερη θεραπευτική αντιμετώπιση των ασθενών με καρκίνο στη χώρα μας.
Ο Πρόεδρος
της Ελληνικής Εταιρείας Χειρουργικής Ογκολογίας
Ιωάννης Γ. Καραϊτιανός
Αμ. Επίκ. Καθηγητής Χειρουργικής ΕΚΠΑ
Διευθυντής Χειρουργικής Κλινικής Νοσοκομείου Ερρίκος Ντυνάν
τ. Συντονιστής Διευθυντής Ογκολογικής Χειρουργικής Κλινικής
Αντικαρκινικού Νοσοκομείου «Άγιος Σάββας»
Τηλ.: 6932401823
Email: igkaraitianos@hotmail.com
Πρωτοποριακή χολοκυστεκτομή στο Γενικό Νοσοκομείο Ιωαννίνων «Γ.ΧΑΤΖΗΚΩΣΤΑ»
medlabnews.gr iatrikanea
Στο Γενικό Νοσοκομείο Ιωαννίνων «Γ.ΧΑΤΖΗΚΩΣΤΑ» άρχισε να εφαρμόζεται η νέα πρωτοποριακή μέθοδος της λαπαροσκοπικής χολοκυστεκτομής με φθορίζουσα καθοδήγηση μέσω πράσινου της ινδοκυανίνης (ICG fluorescence-guided laparoscopic cholecystectomy).
Η φθορίζουσα καθοδήγηση με χρήση του πράσινου την ινδοκυανίνης αποτελεί ένα από τα πλέον πρωτοποριακά εργαλεία στη λαπαροσκοπική χειρουργική. Το πράσινο της ινδοκυανίνης έχει την ικανότητα να φθορίζει όταν εκτίθεται σε υπέρυθρο φως σε συγκεκριμένα μήκη κύματος και σε συνδυασμό με μια πηγή εκπομπής υπέρυθρου φωτισμού (Nearinfrared – NIR) επιτρέπει την ακριβή και ασφαλή αναγνώριση και οριοθέτηση πολλαπλών ανατομικών στοιχείων (πχ εξωηπατικά χοληφόρα, αιμοφόρα αγγεία και στοιχεία του λεμφικού συστήματος). Χορηγείται ενδοφλέβια και απεκκρίνεται από το ήπαρ.
Συγκεκριμένα, κατά την λαπαροσκοπική χολοκυστεκτομή, η ICG καθοδήγηση φθορισμού επιτρέπει στο χειρουργό την ευχερέστερη διεγχειρητική αναγνώριση τόσο των εξωηπατικών χοληφόρων (ICG χολαγγειογραφία) όσο και των αιμοφόρων αγγείων (ICG αγγειογραφία).
Η τεχνική αυτή, όταν συνδυάζεται με την εμπειρία και την εξειδίκευση του χειρουργού, οδηγεί στο να μηδενίζεται πρακτικά η πιθανότητα κάκωσης τόσο σε προγραμματισμένες επεμβάσεις (0,4%) όσο και σε έκτακτες περιπτώσεις πχ οξεία χολοκυστίτιδα (4%). Επιπλέον πλεονεκτήματα της μεθόδου είναι η μείωση του χρόνου της χειρουργικής επέμβασης και η αποφυγή μετατροπής της λαπαροσκοπικής σε ανοικτή χολοκυστεκτομή (5% σε προγραμματισμένες επεμβάσεις και έως 30% σε έκτακτες και σοβαρές περιπτώσεις).
«Επεμβάσεις τέτοιου τύπου δεν απαιτούν μόνο εξειδικευμένες γνώσεις από πλευράς ιατρών, αλλά και τον απαραίτητο ιατροτεχνολογικό εξοπλισμό τον οποίο το Γενικό Νοσοκομείο Ιωαννίνων «Γ.ΧΑΤΖΗΚΩΣΤΑ» προμηθεύτηκε και διέθεσε στο Χειρουργικό τμήμα παρέχοντας έτσι ποιοτικότερες υπηρεσίες υγείας στους ασθενείς.
Η πραγματοποίηση τέτοιων πρωτοποριακών επεμβάσεων πραγματοποιούνται σε λίγα Νοσοκομεία της Ελλάδας» σημειώνεται σε ανακοίνωση από τον διοικητή του νοσοκομείου Σπύρου Δερδεμέζη.
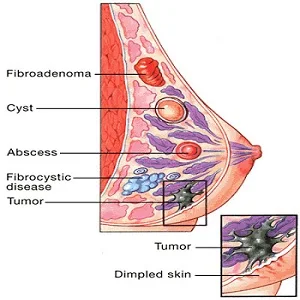
Νόσος Paget καρκίνος μαστού, που μοιάζει με μαστίτιδα.
Τα πιθανά συμπτώματα και σημεία της νόσου Paget του μαστού είναι τα ακόλουθα:
- Ξεφλουδισμένο ή Δέρμα με εφελκίδες , που στάζει ή σκληρό που μοιάζει με έκζεμα πάνω στη θηλή , στη θηλαία άλω ή και στα δύο.
- Ερυθρότητα
- Φαγούρα
- Μια αίσθηση καψίματος
- Αιματηρό έκκριμα θηλής
- Επιπεδωμένη ή ανεστραμμένη θηλή
- Προσβεβλημένες περιοχές κάτω από τη θηλή και τη θηλαία άλω
- Ένα ευδιάκριτο μικρό ογκίδιο κάτω από τη θηλή και τη θηλαία άλω
- Το δέρμα και η θηλή συνήθως αλλάζουν μόνο στον έναν από τους δύο μαστούς
- Το κλυδάζον δέρμα αλλάζει στα αρχικά στάδια , και φαίνεται έτσι σαν το δέρμα να αυτοιάται
- Εξέλκωση θηλής ή θηλαίας άλου
- Εσχαροποιημένη αλλοίωση με ανώμαλα όρια
Διαφοροδιάγνωση
Η διαφορική κλινική διάγνωση συμπεριλαμβάνει τις γενικευμένες φλεγμονώδεις καταστάσεις του μαστού, όπως είναι το έκζεμα και η ψωρίαση, καθώς επίσης την διαβρωτική αδενωμάτωση, μια κατάσταση που προσβάλει αποκλειστικά την θηλή.
Αιτίες
Μερικοί παράγοντες που αυξάνουν τον κίνδυνο για καρκίνο μαστού είναι:
25η Οκτωβρίου: Παγκόσμια ημέρα κατά του καρκίνου του μαστού
Η 25η Οκτωβρίου μπορεί να σηματοδοτεί την παγκόσμια ημέρα κατά του καρκίνου του μαστού αλλά οι αγώνες για την καταπολέμησή του μετρούν δεκαετίες.Ο καρκίνος του μαστού αποτελεί την πιο συχνή μορφή εμφάνισης καρκίνου στις γυναίκες παγκοσμίως, με πάνω από 1,7 εκατομμύρια νέες διαγνώσεις το χρόνο σύμφωνα με τα πιο πρόσφατα διαθέσιμα στοιχεία (του 2012) αποτελώντας ουσιαστικά το δεύτερο πιο συχνό τύπο καρκίνου συνολικά. Ο αριθμός αυτός αποτελεί το 12% του συνόλου των νέων περιπτώσεων καρκίνου και το 25% των περιπτώσεων καρκίνου στις γυναίκες συνολικά. Ο καρκίνος του μαστού είναι η πέμπτη πιο συχνή αιτία θανάτου από καρκίνο στις γυναίκες.
Σύμφωνα με το World Cancer Research Fund International, ο κίνδυνος εμφάνισης καρκίνου του μαστού διπλασιάζεται κάθε δεκαετία μέχρι την εμμηνόπαυση.
- Ο καρκίνος του μαστού, στα αρχικά του στάδια, μπορεί να αντιμετωπιστεί με επιτυχία. Μπορεί να υπάρξει εγκυμοσύνη και θηλασμός μετά από μαστεκτομή
- Τι είναι ο φρουρός λεμφαδένας; Σε τι χρησιμεύει και πώς γίνεται η ανίχνευση του; Ποια τα οφέλη της βιοψίας και ποια η διαγνωστική ακρίβεια της μεθόδου;
- YΠΕΡΗΧΟΓΡΑΦΗΜΑ ΜΑΣΤΟΥ. ΠΟΤΕ ΓΙΝΕΤΑΙ; ΑΝΤΙΚΑΘΙΣΤΑ ΤΗΝ ΜΑΣΤΟΓΡΑΦΙΑ;
- Νόσος Paget, μια σπάνια μορφή καρκίνου μαστού
Iνοαδένωμα ο συχνότερος όγκος του μαστού; Μπορεί να είναι καρκίνος;
Πώς γίνεται η διάγνωση στο ινοαδένωμα;
Ποιο είναι το μέγεθός του ινοαδενώματος;
- Ραγδαία αύξηση του μεγέθους ενός ινοαδενώματος (πάνω από 20% του όγκου) σε σύντομο χρονικό διάστημα (μέχρι 6 μήνες).
- Μέγεθος ινοαδενώματος πάνω από 2 εκατοστά.
- Στοιχεία κυτταρικής ατυπίας σε παρακέντηση δια λεπτής βελόνης (ή άλλης βιοψίας).
- Μεγάλο ινοαδένωμα σε μικρό μαστό που προκαλεί αισθητική παραμόρφωση.
Σε κάθε περίπτωση μη αφαίρεσης ενός ογκιδίου που απεικονιστικά μοιάζει ως ινοαδένωμα θα πρέπει πάντα να γίνεται βιοψία που να επιβεβαιώνει ιστολογικά ότι πρόκειται πράγματι για ινοαδένωμα. Εφόσον αυτό επιβεβαιωθεί, τότε και μόνο τότε, μπορεί κανείς απλά να παρακολουθεί το ή τα ινοαδένωμα με υπερηχοτομογράφημα ανά εξάμηνο κοιτώντας για τυχόν αλλαγές στο σχήμα ή το μέγεθος.
Μία γυναίκα που έχει εμφανίσει ινοαδένωμα και έχει επιβαρυμένο οικογενειακό ιστορικό, όπως επίσης οι γυναίκες που σε ιστολογική εξέταση έχουν και άλλες βλάβες του μαζικού αδένα, φαίνεται πως έχουν έναν πιο αυξημένο κίνδυνο να εμφανίσουν καρκίνο του μαστού.







































 Είμαστε Ειδησεογραφικό Μέσο για Ειδήσεις και Ιατρικά Νέα, Διαπιστευμένο στο Υπουργείο Υγείας, ένα από τα μεγαλύτερα portal υγείας της χώρας. Γράφουν και Υπογράφουν Ιατροί, υγειονομικοί, συντάκτες υγείας μέλη σε Ενώσεις Συντακτών. Η εγκυρότητα ελέγχεται από το ΙΕΚΕΤΥ - Ινστιτούτο Ενημέρωσης και Επικοινωνίας της Υγείας
Είμαστε Ειδησεογραφικό Μέσο για Ειδήσεις και Ιατρικά Νέα, Διαπιστευμένο στο Υπουργείο Υγείας, ένα από τα μεγαλύτερα portal υγείας της χώρας. Γράφουν και Υπογράφουν Ιατροί, υγειονομικοί, συντάκτες υγείας μέλη σε Ενώσεις Συντακτών. Η εγκυρότητα ελέγχεται από το ΙΕΚΕΤΥ - Ινστιτούτο Ενημέρωσης και Επικοινωνίας της Υγείας







