του Aλέξανδρου Γιατζίδη, Μ.D., medlabnews.gr iatrikanea
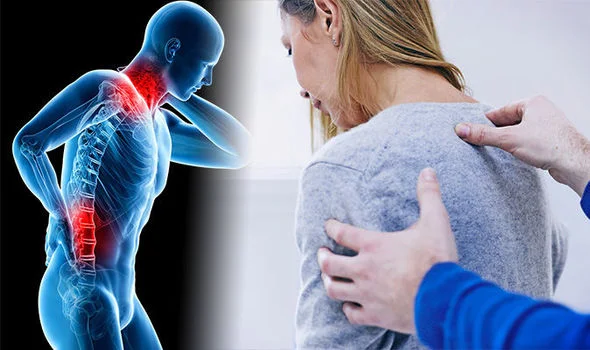
H ινομυαλγία (fibromyalgia) είναι μια ασθένεια κατά την οποία οι μυς και οι ινώδεις ιστοί εκδηλώνουν πόνο (άλγος) και ευαισθησία.
Η ινομυαλγία είναι ένα σύνδρομο, δηλαδή ένα σύνολο συμπτωμάτων, που προσβάλει τους μύες (κυρίως ώμων, γλουτών, αυχένα και μέσης), τους συνδέσμους και του τένοντες, αλλά όχι τις αρθρώσεις, και προκαλεί πόνο σε διάφορα μέρη του σώματος, παράλληλα με ένα αίσθημα κόπωσης.
Ο ασθενής νιώθει να υποφέρει από τις κομμάρες που προκαλεί η χειρότερη μορφή γρίπης, ξυπνάει κάθε μέρα στην κατάσταση αυτή και δυσκολεύεται να κάνει ακόμη και απλά πράγματα.
Δεν προκαλεί μόνιμες βλάβες, είναι πιθανό όμως να διαρκέσει μήνες ή και χρόνια.
Υπολογίζεται ότι μπορεί να προσβάλλει 2-8% του πληθυσμού (αμερικανικού απ’όπου και οι μελέτες). Η ινομυαλγία είναι πιο συχνή στις ηλικίες μεταξύ 35 και 55, ενώ φαίνεται να προσβάλλει περισσότερο γυναίκες, σε ποσοστό περίπου 80%.
Το πιο συνηθισμένο διαγνωστικό σύμπτωμα είναι η ευαισθησία κάποιων σημείων σε συγκεκριμένες περιοχές του σώματος. Η άσκηση πίεσης στα σημεία αυτά προκαλεί ιδιαίτερη ένταση και πόνο. Οι ασθενείς με ινομυαλγία έχουν μειωμένο όριο αντοχής στον πόνο, λόγω αυξημένης ευαισθησίας του εγκεφάλου σε μηνύματα πόνου που προέρχονται από διάφορα μέρη του σώματος μέσω του νευρικού συστήματος.
Ο πόνος της ινομυαλγίας χειροτερεύει από το στρες, τις αλλαγές του καιρού, τους θορύβους και το άγχος.
Οι άνθρωποι του περιβάλλοντος του ασθενούς δεν αντιλαμβάνονται τον πόνο και το αίσθημα κόπωσης που τον βασανίζουν, γιατί δεν υπάρχουν σοβαρά εξωτερικά σημεία της νόσου. Τα άτομα που πάσχουν από ινομυαλγία συνήθως φαίνονται καλά στην όψη, ενώ αισθάνονται πολύ άσχημα. Η ινομυαλγία είναι μια πάθηση η οποία δεν είναι ορατή και συνήθως δεν γίνεται αντιληπτή από το περιβάλλον του ασθενούς.
Το άτομο με ινομυαλγία αντιμετωπίζεται με δυσπιστία και σκεπτικισμό και/ή θεωρείται ως τεμπέλης και υπερβολικός από το περιβάλλον του και ενίοτε από επαγγελματίες της υγείας, γεγονός το οποίο προσθέτει επιπλέον ψυχολογικό και σωματικό πόνο.
Ως εκ τούτου συνήθως ταλαιπωρείται αρκετά χρόνια προτού λάβει τη σωστή διάγνωση.
Τα Συμπτώματα της Ινομυαλγίας
• Πόνος και δυσκαμψία σε μύες, τένοντες, συνδέσμους και σε περιοχές γύρω από τις αρθρώσεις, αλλά και σε ένα μέρος του σώματος ή διάφορες περιοχές όπως τα άκρα, ο αυχένας ή η πλάτη. Αρχίζουν νωρίς το πρωί και χειροτερεύουν κατά την διάρκεια της ημέρας, καθώς εντείνονται οι δραστηριότητες του ατόμου
• Αίσθημα κόπωσης σε όλο το σώμα
• Έλλειψη ενέργειας και αντοχής
• Διαταραχή του ύπνου και αίσθημα ανεπαρκούς ξεκούρασης και ανανέωσης από τον ύπνο
Άλλα συμπτώματα:
• αιμωδία (μούδιασμα), κακή κυκλοφορία ή πρήξιμο στα χέρια και τα πόδια
• Πονοκέφαλος, ευερεθιστότητα, μελαγχολική διάθεση
• Αφηρημάδα και δυσκολία συγκέντρωσης
• Ευαισθησία στις μυρωδιές, τους έντονους θορύβους και τις αλλαγές του καιρού
• Ξηροστομία
• Ξηροδερμία
• Ρινίτιδα
• Συχνή ανάγκη ούρησης ή ξαφνικό και επιτακτικό αίσθημα ανάγκης για ούρηση
• Έντονος πόνο στην περίοδο ή κατά την σεξουαλική πράξη
• Ευερέθιστο έντερο (δυσπεψία, πόνο στην κοιλιά, δυσκοιλιότητα η διάρροια)
Τι Προκαλεί την Ινομυαλγία;
• Διαταραχή του βαθέως και χωρίς όνειρα ύπνου (non REM) που αναπαύει και ανανεώνει τον οργανισμό
• Υπερβολικό στρες, άγχος
• Τραυματισμός (σωματικός, ψυχικός)
Τα αίτια που προκαλούν την Ινομυαλγία δεν είναι γνωστά. Θεωρείται ότι υπάρχει μια γεννητική προδιάθεση και στην οποία ένα τραύμα φυσικό η ψυχικό, ακόμα και φαινομενικά μη αξιολογούμενο ως σημαντικό όπως χειρουργείο η και ίωση, μπορεί να προκαλέσει την έναρξη της. Τα συμπτώματα παρουσιάζονται εξαιτίας μιας υπερδραστηριοποίησης του Κεντρικού Νευρικού Συστήματος κυρίως του Συμπαθητικού λόγω της μειωμένης παρουσίας μιας ορμόνης της σεροτονίνης η οποία παράγεται από το ίδιο μας το σώμα (Η γυμναστική και το ηλιακό φως αυξάνουν την παραγωγή της ). Αυτή η υπερδραστηριότητα προκαλεί μείωση της αιμάτωσης των μυών και κάποιων περιοχών του εγκεφάλου. Αυτό προκαλεί μεταξύ των άλλων υποχώρηση της αιδούς εμφάνισης του πόνου. Υπενθυμίζουμε ότι οι ασθενείς που πάσχουν από ινομυαλγία είναι άτομα που αναφέρουν συχνά ότι κρυώνουν, κυρίως στα χέρια και τα πόδια. Ο κλασικός ρευματολογικός έλεγχος είναι αρνητικός. Τα συνήθη σημεία τα οποία είναι συνδεδεμένα με την ινομυαλγία είναι η βάση της κεφαλής , το επίπεδο Α5-Α7 του αυχένα, το μέσο του άνω ορίου του τραπεζοειδούς, η γωνία η/και η άνω επιφάνεια της ωμοπλάτης (υπερκανθιος μυς), ο επικόνδυλος, το άνω τεταρτημόριο του γλουτού, η οπίσθια επιφάνεια του μείζονος τροχαντήρα και η έσω επιφάνεια του γόνατος.
Η ΙΝΜ ονομάζεται πρωτοπαθής όταν δε συνοδεύεται από άλλες παθήσεις και δευτεροπαθής σε περιπτώσεις όπου προϋπάρχει άλλη πάθηση όπως: ρευματοειδής αρθρίτιδα, οστεοαρθρίτιδα, Συστηματικός ερυθηματώδης λύκος, Σύνδρομο Sjogren κ.α.
Έρευνες σε ασθενείς με ΙΝΜ έχουν δείξει:
• Δυσλειτουργία νευροδιαβιβαστών και μεταβολές στην νευροενδοκρινική δραστηριότητα.
• Χαμηλότερα επίπεδα των νευροδιαβιβαστών σεροτονίνη και νοραδρεναλίνη που σχετίζονται με την αντίληψη του πόνου, ρύθμιση του ύπνου, διάθεση, άγχος
• Ιδιαίτερα υψηλή συγκέντρωση στο εγκεφαλονωτιαίο υγρό ασθενών, της ουσίας Ρ που ευθύνεται με τη σειρά της για τη μεγιστοποίηση του πόνου και την υπεραισθησία του δέρματος και των μυών, όσον αφορά στα επώδυνα ερεθίσματα.
Η διάγνωση της Ινομυαλγίας γίνεται από εξειδικευμένο ρευματολόγο ή ειδικό παθολόγο ιατρό που θα αποκλείσει άλλες παθήσεις που μπορεί να έχουν συμπτώματα παρόμοια της ινομυαλγίας
Το 1990, το Αμερικανικό Κολέγιο Ρευματολογίας καθιέρωσε τα διαγνωστικά κριτήρια της λεγόμενης «αόρατης» μέχρι τότε πάθησης, ως εξής:
• Ιστορικό διάχυτου άλγους, που διαρκεί τουλάχιστον 3 μήνες, και αφορά και στα τέσσερα τεταρτημόρια του σώματος και στον αξονικό σκελετό
• Ύπαρξη 11 - 18 ευαίσθητων σημείων (tender points) όπου όποια πίεση βάρους 4 κιλών προκαλεί πόνο
Αντιμετώπιση και Θεραπεία της Ινομυαλγίας
Η ινομυαλγία δε θεραπεύεται πλήρως. Η κατάσταση αυτή μπορεί να βελτιωθεί πάρα πολύ με τη βοήθεια του γιατρού και της οικογένειας.
Πολλές φορές η ασθένεια μπορεί να υποχωρήσει από μόνη της, συνήθως, μετά από μήνες ή και χρόνια.
Ο γιατρός θα βοηθήσει αρχικά κάνοντας τη διάγνωση της ινομυαλγίας και καθησυχάζοντας τον ασθενή βεβαιώνοντάς τον ότι, παρά τον πόνο που νιώθει, δεν έχει μια πάθηση που θα προκαλέσει μόνιμες αναπηρίες.
Φαρμακευτική αγωγή
• Παυσίπονα και τα μη-στεροειδή αντιφλεγμονώδη φάρμακα.
• Αντιεπιληπτικά (αναλγητικά φάρμακα)
• Τρικυκλικά σκευάσματα (αντικαταθλιπτικά σε μικρή δόση)
• Φάρμακα για την αντιμετώπιση της διαταραχής του ύπνου.
• Ειδική αντικαταθλιπτική αγωγή που, εκτός από τη βελτίωση της διάθεσης, χορηγείται κυρίως για τη μείωση της αίσθησης του πόνου.
Φυσιοθεραπεία
Η φυσιοθεραπεία παίζει σημαντικό ρόλο για την μείωση των πόνων στο μυοσκελετικό σύστημα με ειδικές μαλάξεις για ανακούφιση του ασθενή. Ο βελονισμός έχει δείξει ότι προσφέρει πολλά όχι μόνο για την αναλγησία του ασθενούς αλλά και την γενικότερη ψυχική του διάθεση (στρες, άγχος, αϋπνίες κτλ). Ακόμα αναφέρεται αποδεδειγμένα ότι οι γνωσιακές θεραπείες και η υπνοθεραπεία βοηθάει στην θεραπεία του ασθενούς.
Ο ασθενής με ινομυαλγία θα πρέπει να μάθει να αφιερώνει χρόνο στον εαυτό του, να χαλαρώνει το μυαλό και το σώμα. Θα πρέπει επίσης να βάλει την άσκηση στην καθημερινότητά του.
Το κολύμπι θεωρείται μια θαυμάσια μορφή άσκησης αλλά και άλλες αερόβιες ασκήσεις έχουν θετικό αποτέλεσμα (περπάτημα, τζόκινγκ). Η άσκηση δε θα πρέπει να υπερβαίνει τις αντοχές του ασθενούς για αυτό ξεκινάμε με ένα ήπιο πρόγραμμα αρχικά 3’- 5’ και αυξάνουμε μέχρι τα 20’-30’. Αποφεύγουμε δε τις ασκήσεις με βάρη και λάστιχα. Η συνεχής επαφή με τον θεράποντα ιατρό και τον φυσικοθεραπευτή θα συμπληρώσουν την θεραπεία ώστε να υπάρχει μια ομαλή πορεία και καλή εξέλιξη της νόσου.
Γυμναστική
Ειδικές ασκήσεις ήπιας σωματικής αερόβιας άσκησης (άσκηση που κάνουμε όταν η αναπνοή μας γίνεται πιο έντονη και νιώθουμε τους παλμούς της καρδιάς μας να αυξάνονται) όπως το κολύμπι.
Συμπληρωματικά σε όποια φαρμακευτική αγωγή, η συμβουλευτική θεραπεία, με τη μορφή της γνωστικής/συμπεριφορικής μεθόδου, έχει δείξει πολύ καλά αποτελέσματα. Πολλοί επιλέγουν να υιοθετήσουν απλά μια σωστή διατροφή, τεχνικές χαλάρωσης και εναλλακτικές θεραπείες τα αποτελέσματα των οποίων όμως είναι παροδικά (μασάζ, κρανιοιερή θεραπεία, χειροπρακτική, μυοπεριτονιακή θεραπεία). Φυσικά, η θετική και αισιόδοξη σκέψη, αποδεδειγμένα βοηθάει!
Διατροφή
Πίνετε
- χυμούς λαχανικών και σούπες,
- γάλα καρύδας και νερό καρύδας,
- άφθονα υγρά και
να τρώτε
- μαγειρεμένα λαχανικά,
- πράσινες σαλάτες και
κάντε χρήση μπαχαρικών όπως
- το κύμινο,
- κόλιανδρο,
- το τζίντζερ,
- κουρκούμη και
- το σκόρδο
να ενισχύσει το ανοσοποιητικό σας σύστημα.
Πρέπει να αποφεύγονται το πάρα πολύ τσάι, ο καφές, το αλκοόλ, το γιαούρτι και ζεστά πικάντικα τα τηγανητά, και τα γλυκά.
Ο ύπνος είναι απαραίτητος για να αφήσετε το σώμα σας να αναρρώσει.
Διαβάστε επίσης
- Νιώθετε έντονη κούραση, εξάντληση, πονοκεφάλους, διαταραχές ύπνου; Πολύ πιθανό να έχετε Σύνδρομο Χρόνιας Κόπωσης (ΣΧΚ)
- Φουσκώματα, πόνος και κράμπες στην κοιλιά, διάρροια ή δυσκοιλιότητα μπορεί να οφείλονται σε ευερέθιστο έντερο ή σπαστική κολίτιδα. Πως η δίαιτα, το στρες και η άσκηση επηρεάζουν την λειτουργία του εντέρου;
- Κουρκουμάς ή κιτρινόριζα ως αντιφλεγμονώδες, αντικαρκινικό, για τον διαβήτη, την χοληστερινη, το Αλτσχάιμερ, την ακμή, τις πανάδες
- Βάλσαμο ή βαλσαμόχορτο ή σπαθόχορτο για την κατάθλιψη, τα τραύματα, το στομάχι, το άσθμα, τον καρκίνο.
- Ρόφημα από τζίντζερ (πιπερόριζα) με λεμόνι και κανέλα για το στομάχι, αποτοξίνωση και απώλεια βάρους











































 Είμαστε Ειδησεογραφικό Μέσο για Ειδήσεις και Ιατρικά Νέα, Διαπιστευμένο στο Υπουργείο Υγείας, ένα από τα μεγαλύτερα portal υγείας της χώρας. Γράφουν και Υπογράφουν Ιατροί, υγειονομικοί, συντάκτες υγείας μέλη σε Ενώσεις Συντακτών. Η εγκυρότητα ελέγχεται από το ΙΕΚΕΤΥ - Ινστιτούτο Ενημέρωσης και Επικοινωνίας της Υγείας
Είμαστε Ειδησεογραφικό Μέσο για Ειδήσεις και Ιατρικά Νέα, Διαπιστευμένο στο Υπουργείο Υγείας, ένα από τα μεγαλύτερα portal υγείας της χώρας. Γράφουν και Υπογράφουν Ιατροί, υγειονομικοί, συντάκτες υγείας μέλη σε Ενώσεις Συντακτών. Η εγκυρότητα ελέγχεται από το ΙΕΚΕΤΥ - Ινστιτούτο Ενημέρωσης και Επικοινωνίας της Υγείας







